Температура тела является важным показателем здоровья человека. Ее повышение всегда указывает на те или иные проблемы в организме. Провести измерение температуры тела можно разными способами, каждый из них имеет свои достоинства и недостатки.
Следует заметить, что в России принято «правильно» измерять температуру в подмышечной впадине, и приведенные нормы температуры соответствуют именно такому способу измерения.
Эта статья поможет вам разобраться в том, как правильно измерить температуру и насколько это важно.
Где вы измеряете температуру? Под мышкой? Напрасно - это не лучшее место. Помочь нам определиться, куда же все-таки сунуть градусник при первых симптомах гриппа и ОРЗ, смогли специалисты из университета Эребру (Швеция). В ходе исследования они измеряли у добровольцев температуру в подмышечной впадине, во рту, в ухе, влагалище и прямой кишке. И кто победил?
323 пациента университетской клиники мужественно переносили тяготы эксперимента. Как оказалось, не зря. Слово «засунуть» в итоге действительно оказалось самым подходящим. Ученые получили убедительные данные, что самый точный результат дает измерение температуры в прямой кишке. Как считают ученые, показания ушной термометрии искажают волосы и ушная сера, правильно удержать градусник во рту достаточно сложно, а на результат подмышечной термометрии влияют дезодорант и одежда. А вот измерять градусы в прямой кишке пусть не слишком удобно, зато точно. Верный результат дает и влагалищная термометрия, но назвать этот метод самым предпочтительным помешала статистика: воспользоваться им могут немногим более 50% населения Земного шара.
НОРМАЛЬНАЯ ТЕМПЕРАТУРА В РАЗНЫХ МЕСТАХ
Подмышечная впадина - 36,3°-36,9°С.
Паховая складка 36,3°-36,9°С.
Влагалище - 36,7°-37,5°С
Полость рта - 36,8°-37,3°С
Прямая кишка - 37,3°-37,7°С
Самый привычный нам способ измерения, кстати, оказался самым неточным. И вот почему. Нормальная температура подмышкой начинается не с 36,6°, а с 36,3°С. В норме разница между подмышками составляет от 0,1 до 0,3°С. Вот и получается, что погрешность в 0,5° для подмышечной термометрии - обычное дело. И если градусник несколько дней показывает 36,9°, а у вас на самом деле 37,4°, это уже может быть опасно.
 Не готовы изменить привычкам и перейти на анальный способ? Тогда - ликбез про измерение температуры в подмышечной впадине. Как правильно измерить температуру подмышкой?
Не готовы изменить привычкам и перейти на анальный способ? Тогда - ликбез про измерение температуры в подмышечной впадине. Как правильно измерить температуру подмышкой?
- Перед тем как ставить термометр, протрите кожу подмышкой салфеткой. Это снизит риск охлаждения градусника из-за испарения пота.
- Устанавливать термометр надо так, чтобы ртутный столбик со всех сторон соприкасался с телом в самой глубокой точке подмышечной впадины, никуда не смещаясь за все время измерения температуры тела.
- Следить за тем, чтобы воздух не попадал в подмышечную ямку, а термометр плотно прилегал к коже. Для этого надо прижать плечо и локоть к телу, чтобы подмышечная впадина была закрыта.
- Измеряйте температуру не менее 10 минут (если термометр ртутный).
- Кстати. Почему показания электронного термометра иногда отличаются от ртутного? Потому что мы неправильно пользуемся первым. После того как прибор запищит, его надо подержать еще около минуты - тогда результат будет корректным.
Температуру тела обычно измеряют в тех случаях, если человек ощущает общее недомогание. Ее нужно измерять пару раз в день – утром в 8 часов и вечером в 18 часов. Чаще не стоит производить подобную процедуру, так как измерения дважды в сутки дают полную картину колебаний температуры за день.
Температуру измеряют:
- Под мышкой.
- В паху.
- Во рту.
- В ухе.
- В заднем проходе.
- Во влагалище.
Ниже будет рассмотрено, чем отличаются измерения температуры ректально и под мышкой.
Измерение температуры под мышкой
В нашей стране чаще всего именно этим способом измеряют температуру, потому что подобный метод является самым удобным. Но и самым ненадежным, потому что не дает точных результатов, в отличие от измерений в других местах человеческого тела.
К тому же под подмышками слева и справа температура неодинакова и различается на 0,2°С. Если же эта цифра выше 0,5°С, то это говорит о наличии воспаления на той стороне, где эта цифра выше (или о неточном измерении).
- Перед тем, как помещать термометр подмышку, ее следует протереть любой тканью (особенно у лиц, склонных к сильному потоотделению). Сильное потоотделение охлаждает термометр, в результате полученные цифры будут неточными.
- Термометр устанавливается так, чтобы весь резервуар со ртутью соприкасался с кожными покровами под мышкой и не смещался, пока температура не будет измерена.
- Плечевой сустав должен плотно прилегать к боку, чтобы воздух не проник подмышку. Маленьким детям и больным, которые находятся без сознания, приходится придерживать руку в таком положении, пока термометр находится в подмышечной впадине.
- Электронный термометр измеряет температуру под мышкой не менее 5 минут, а ртутный – 10 мин.
- Нормальной считается температура, измеренная под мышкой в пределах от 36,5 до 36,8°С.
Измеряя температуру тела в прямой кишке, результат измерений будет самым точным
. Это происходит потому, что анальный выход достаточно узкий и плотно прилегает к ртутному резервуару. И именно температура в этом отверстии практически такая же, как и у любого из внутренних органов. Обычно температуру тела ректальным способом измеряют утром, когда человек только проснулся. Любая активность человека может поднять температуру тела в анальном отверстии не менее, чем на пару градусов.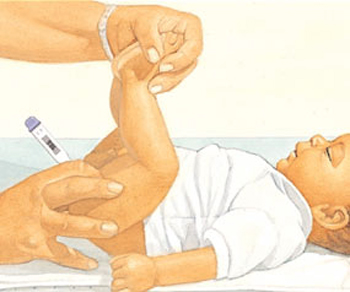
Этот способ применяется при измерении температуры у детей первых лет жизни, у больных, которые из-за болезни слишком слабы, поэтому не могут плотно прижимать термометр в подмышечной впадине. Также показанием для измерения температуры ректальным способом является сильное переохлаждение человека, когда температура подмышками будет сильно занижена, а в прямой кишке – близка к температуре внутренних органов.
Если в области подмышечных впадин поражена кожа или идет воспалительный процесс, то измерять температуру подмышками нельзя – в этом случае измеряется температура в прямой кишке. Если больной без сознания, то ему также измеряют температуру ректально.
Однако бывают случаи, когда использовать подобный способ нельзя – при запорах, когда задний проход заполнен калом, при диарее или при ряде заболеваний в прямой кишке (геморрое, проктите и аналогичных заболеваниях).
- Ртутный резервуар перед тем, как вводить в анальное отверстие, необходимо смазать любым кремом (вазелином, детским кремом и т. д.).
- Взрослого человека перед этой процедурой укладывают на бок, а малышей – на животик.
- Термометр аккуратно вводят в анальное отверстие на глубину до 3 см. Взрослый пациент обычно делает это самостоятельно.
- При измерении температуры в прямой кишке пациент должен лежать все время, пока термометр не вынут. Градусник следует удерживать, чтобы он не выскользнул наружу. Ягодицы должны быть плотно прижаты друг к другу, чтобы внутрь не проникал более холодный воздух снаружи.
- Термометр вводится только плавно, без резких движений, его не фиксируют жестко в анальном отверстии, а также следует лежать без движения, пока температуру не измерили.
- Ртутным градусником измеряют температуру ректальным способом в течение 2 минут.
- Температура тела у здорового человека при таком способе измерения – не выше 37,7°С.
После проведения подобной процедуры термометр необходимо продезинфицировать . Ртутный резервуар перед тем, как вводить в анальное отверстие, необходимо смазать любым кремом (вазелином, детским кремом и т. д.).
Градусник, который используют для ректальных измерений, следует держать отдельно от других приборов измерения температуры.
В чем разница между ректальным и подмышечным измерением температуры?
Основные отличия ректального и подмышечного измерений температуры:
- Главным отличием этих способов измерения температуры является место, в которое помещается термометр.
- Кроме того, эти методы отличаются точностью получаемых результатов.
- Различны позы, в которых меряют температуру пациентам.
- Время, которое требуется для измерения температуры этими способами, также различно.
- Применение каждого из вышеописанных способов зависит от возраста и состояния больного.
Заключение
Самым точным из всех измерений температуры является ректальный метод. Температура, измеренная в прямой кишке, показывает истинную величину этого измерения. Кроме того, измерения температуры в прямой кишке и подмышкой одновременно могут помочь в установлении такого диагноза, как аппендицит. Если первый показатель выше второго на 10°С, то врачи однозначно говорят о воспалении аппендикса у пациента.
Цель: определить температуру тела взрослого пациента.
Показания: наблюдение за функциональным состоянием организма, профилактика ВБИ.
Оснащение: медицинский термометр, индивидуальная салфетка, часы, емкость с дезинфицирующим раствором, температурный лист, ручка с черным стержнем, температурный журнал.
Подготовка к процедуре:
1. Установить доброжелательные отношения с пациентом, объяснить пациенту цель и ход процедуры, получить согласие.
2. Вымыть руки и осушить.
3. Достать термометр из футляра, встряхнуть его так, чтобы ртутный столбик опустился ниже 35°С.
4. Осмотреть подмышечную впадину.
5. Вытереть насухо кожу в подмышечной впадине салфеткой.
Выполнение процедуры:
6. Поместить термометр ртутным резервуаром в подмышечную впадину так, чтобы он со всех сторон соприкасался с кожей.
7. Фиксировать руку пациента, прижав её к грудной клетке или попросить пациента удерживать термометр прижатием согнутой руки.
8. Фиксировать время измерения температуры тела.
9. Извлечь термометр через 10 минут.
10. Оценить результат и сообщить пациенту.
Окончание процедуры:
11. Записать показания цифровым способом в температурном журнале, затем графическим способом в температурном листе.
12. Погрузить термометр в емкость для дезинфекции.
Для измерения температуры тела в паховой складке, ногу сгибают в тазобедренном и коленном суставах, в образовавшуюся складку закладывают резервуар термометра.
Для измерения температуры тела в прямой кишке ребенка кладут на бок, резервуар термометра смазывают вазелином и вводят в задний проход на 2-3 см. Во время измерения ягодицы следует придерживать в сомкнутом положении. Не следует измерять температуру тела в прямой кишке при кровотечении, воспалительных и опухолевых заболеваниях прямой кишки.
Для измерения температуры тела в полости рта резервуар медицинского термометра помещают под язык, а губами пациент удерживает корпус термометра.
После измерения температуры тела термометр обязательно подвергается дезинфекции.
Длительность измерения температуры тела в полостях – 5 минут.
В больнице температуру тела измеряют всем пациентам, это происходит между 7 и 9 часами утра и 17 и 19 часами вечера. Иногда необходимо более частое измерение 3-4 раза в день или через каждые 2 часа.
Лихорадка – это защитно-приспособительная реакция организма, выработанная в процессе эволюции. Проявляется повышением температуры в ответ на самые разнообразные раздражители микроорганизмы, продукты распада тканей и т.д.
По степени подъема температуры различают: субфебрильную лихорадку (температура 37,1-38,0°С); умеренную, или фебрильную, лихорадку (38,1-39,0°С); высокую, или пиретическую, лихорадку (39,1-41,0°С); чрезмерную, или гиперпиретическую, лихорадку (выше 41,1°С).
По длительности лихорадку различают : мимолетную – от нескольких минут до 2 часов; острую – от нескольких часов до 15 дней; подострую – от 10 до 45 дней; хроническую – свыше 45 дней.
По характеру колебаний температуры тела в течение суток (иногда в течение более длительного периода) различают следующие типы лихорадок:
1. Постоянная лихорадка – стойкая в течение нескольких дней или даже недель пиретическая (39,1-40,0°С) лихорадка с колебаниями в течение суток не более 1,0°С. Характерна для сыпного и брюшного тифа, крупозной пневмонии.
2. Послабляющая лихорадка – фебрильная (38,1-39,0°С) или пиретическая лихорадка с суточными колебаниями в пределах 2°С. Встречается при многих инфекциях, очаговой пневмонии и гнойных заболеваниях.
3. Истощающая, или гектическая, лихорадка – затяжная пиретическая или даже гиперпиретическая (выше 41,0°С) лихорадка с нерегулярными выраженными суточными размахами в пределах 3-4°С при падении до нормальных или субнормальных цифр, повторными потрясающими ознобами, приливами пота и быстрым исхуданием. Отмечается при тяжелом течении туберкулеза легких, сепсисе.
4. Извращенная лихорадка – по характеру и степени сходна с гектической, но утром отмечается при этом максимальная температура, вечером – нормальная. Встречается при тяжелых формах туберкулеза и сепсисе.
5. Атипическая лихорадка – характеризуется неопределенной длительностью с неправильными и разнообразными суточными колебаниями температуры. Наблюдается при многих заболеваниях.
6. Перемежающаяся лихорадка – внезапно возникающие приступы (пароксизмы) пиретической лихорадки с ознобом, которые через несколько часов также внезапно сменяются безлихорадочными периодами длительностью 1-3 дня. Отмечается при малярии. Аналогичные, но не такие регулярные, как при малярии, пароксизмы высокой лихорадки могут быть и при некоторых других заболеваниях, в частности, при хроническом пиелонефрите, калькулезном холецистите, средиземноморской лихорадке (периодической болезни).
7. Волнообразная лихорадка – протекает в виде чередования периодов постепенного, в течение нескольких дней, нарастания температуры до фебрильной или пиретической и периодов постепенного ее снижения до нормальной или субфебрильной температуры. Бывает у пациентов с бруцеллезом и лимфогранулематозом.
8. Возвратная лихорадка – характеризуется закономерной сменой лихорадочных и безлихорадочных периодов, продолжительностью до нескольких дней, Размах температуры при этом виде лихорадки может быть до 4-5°С. Характерна для возвратного тифа.
Вид температурной кривой часто дает возможность не только определить заболевание, но и ориентироваться в том, какое течение оно приобретает в дальнейшем.
УХОД ЗА ЛИХОРАДЯЩИМИ БОЛЬНЫМИ
Течение лихорадки делят на три периода: период нарастания температуры, период максимального ее подъема и период снижения. Каждый из этих периодов имеет свою клиническую картину, поэтому и уход за больными в каждый из них имеет свои особенности.
В период нарастания температуры теплопродукция преобладает над теплоотдачей. Длительность этого периода – от нескольких часов до нескольких дней и даже недель.
Характеризуется:
§ ознобом;
§ головной болью;
§ ломящими болями во всем теле;
§ общим плохим самочувствием.
Неотложная помощь
1. Тепло укрыть больного.
2. Положить к ногам теплую грелку.
3. Дать больному крепкий чай.
4. Остерегаться сквозняков.
5. Следить за общим состоянием больного.
В период максимального подъема температуры повышенная теплоотдача и повышенная теплопродукция находятся в относительном равновесии. Длительность периода – от нескольких часов до нескольких недель.
Характеризуется:
§ усилением токсического состояния;
§ усилением головной боли;
§ чувством жара;
§ сухостью во рту;
§ резкой слабостью;
§ иногда возбуждением и галлюцинациями.
В этой стадии оставлять больного одного нельзя. Чем выше температура тела и выше ее колебания, тем больше истощается больной и состояние его опаснее.
Неотложная помощь
1. Следить, чтобы больной не раскрывался.
2. На голову положить пузырь со льдом или холодный компресс.
3. Давать обильное питье (клюквенный морс, минеральную воду, предварительно удалив газы из бутылки).
4. Чтобы не было сухости во рту, периодически протирать полость рта слабым раствором гидрокарбоната натрия.
5. Трещины губ смазывать любым жиром.
6. Следить за пульсом и артериальным давлением.
В период снижения температуры теплопродукция бывает снижена, а теплоотдача повышена. Быстрое, в течение нескольких часов, снижение температуры называетсякризисом , медленное, в продолжение нескольких дней − лизисом.
Снижение температуры, особенно критическое, тяжело переносится больным из-за часто возникающей острой сердечно-сосудистой недостаточности.
Кризис может иметь благоприятное течение, когда снижение температуры сопровождается обильным потоотделением, пульс и дыхание не учащены, сознание восстанавливается, а лихорадочное возбуждение и бессонница сменяются сном.
Характеризуется:
§ резким падением артериального давления и урежением пульса;
§ обильным потоотделением;
§ резкой слабостью;
§ похолоданием конечностей;
§ синюшностью губ.
Неотложная помощь
1. Больного хорошо укрыть и согреть.
2. Положить теплые грелки к рукам и ногам.
3. Дать больному выпить крепкий чай или кофе.
4. При обильном потоотделении сменить нательное, а если нужно и постельное белье.
5. Давать больному обильное питье (морс, сок, вода и т.д.).
6. Все физиологические отправления производить в постели.
7. При резком падении артериального давления необходимо срочно вызвать врача.
В большинстве случаев температура падает литически – постепенно, что сопровождается появлением небольшой испарины на коже и слабостью. Обычно после падения температуры больной засыпает. Будить его при этом не следует.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Какова в норме температура тела человека, измеренная в подмышечной впадине?
2. От чего зависит температура тела человека?
3. Что такое термометрия?
4. Что такое лихорадка?
5. Перечислите лихорадки по степени подъема температуры тела.
6. Какие типы лихорадок Вы знаете по характеру колебаний?
7. Перечислите периоды лихорадки.
8. Назовите продолжительность первого периода лихорадки.
9. Что беспокоит пациента во второй период лихорадки?
10. Как называется снижение температуры тела в течение часа?
КОНТРОЛЬНЫЕ ЗАДАЧИ
1. У пациента температура тела 41,0°С, он возбужден, бредит, на щеках румянец.
2. Пациент жалуется на плохое самочувствие, «ломоту» во всем теле, головную боль, ему холодно, никак не может согреться. Температура тела 40,3°С. В каком периоде лихорадки находится больной? Ваша тактика.
3. Пациенту при температуре тела 41,3°С были введены жаропонижающие препараты. Через 20 минут температура снизилась до нормы, но состояние пациента ухудшилось: появилась резкая слабость, пульс нитевидный, конечности холодные, белье (постельное и нательное) мокрое от пота. В каком периоде лихорадки находится пациент? Ваша тактика.
КОНТРОЛЬНЫЕ ТЕСТЫ
1. В развитии лихорадки различают __________ периода.
а) четыре
2. Субфебрильная температура тела (в градусах С):
а) 39,1-40,0°С
б) 38,1-39,0°С
в) 37,1-38,0°С
г) 36,1-37,0°С
3. Лихорадка, которая длится несколько часов:
а) хроническая
б) подострая
в) острая
г) мимолетная
4. Снижение температуры тела в течение нескольких дней:
а) кризис
б) фебрилитет
г) субфебрилитет
5. В первом периоде лихорадки возможно применение:
а) влажного обертывания
б) грелки
в) холодного компресса
г) пузыря со льдом
6. Температура тела в течение дня колеблется в пределах (в ºС):
7. Продолжительность измерения температуры тела в подмышечной впадине не менее (в мин.):
8. Температура тела здорового взрослого человека составляет (в ºС):
9. Основной признак первого периода лихорадки:
в) чувство жара
10. Физиологическая температура тела чаще бывает ниже:
в) вечером
ЗАНЯТИЕ № 4
«МЕТОДЫ ПРОСТЕЙШЕЙ ФИЗИОТЕРАПИИ»
Цель самоподготовки:
Ознакомиться с понятием простейшая физиотерапия и изучить технику проведения простейших физиопроцедур.
Физиотерапия – целенаправленное воздействие на организм человека с лечебной целью различными природными физическими факторами: водой, теплом, холодом, светом, электричеством, электромагнитным полем, ультразвуком и т.д.
Физиотерапевтические процедуры относятся к мерам воздействия на кровообращение. Известно, что кожа снабжена большим количеством нервных окончаний, поэтому можно воздействовать на кровообращение по принципу рефлекторных реакций с кожи на внутренние органы. При раздражении кожных рецепторов теплом – кровеносные сосуды расширяются, а при кратковременном воздействии холодом – кровеносные сосуды суживаются.
Методы простейшей физиотерапии рефлекторно влияют на весь организм, в том числе на внутренние органы. На этом основано применение горчицы, банок, пиявок, холода, тепла, свето- и водолечения.
ПОСТАНОВКА ГОРЧИЧНИКОВ
Механизм воздействия горчицы : проникая в кожу пациента эфирное горчичное масло, раздражает ее и расширяет кожные кровеносные сосуды, приводит к рефлекторному расширению кровеносных сосудов внутренних органов.
Показания: при болях, острых воспалительных процессах органов дыхания, пневмонии, бронхиты, плевриты, заболевания мышц, нервной системы, невралгии, невриты, остеохондроз, гипертонический криз, при болях в сердце.
Противопоказания: кровотечение, заболевание кожи, опухоли различной этиологии, аллергические реакции на эфирные масла, нарушение целостности кожных покровов, гипертермия.
Возможны осложнения: при длительном воздействии горчичников, возможен ожог кожи с образованием пузырей.
Оснащение: горчичники фабричного изготовления, почкообразный лоток с теплой водой, полотенце, вата, термометр.
Подготовка к процедуре:
1. Установить доверительные отношения с пациентом.
2. Объяснить цель и ход процедуры, уточнить их понимание, получить согласие на процедуру.
3. Вымыть и осушить руки.
4. Убедится в пригодности горчичников (посмотреть на дату изготовления и срок годности).
5. Предложить пациенту обнажить спину, придать удобное положение в постели, осмотреть кожу.
6. Поставить рядом на тумбочку или табурет лоток с теплой водой, измерить температуру воды, она должна быть 40-45ºС.
Выполнение процедуры:
7. Опустить горчичник в теплую воду на 5-10 секунд, стряхнуть излишки воды.
8. Приложить горчичник на нужный участок кожи стороной, покрытой слоем горчицы, сверху положить полотенце.
9. Накрыть больного одеялом, отметить время.
10. Держать горчичники 10-15 минут.
Завершение процедуры:
11. Снять горчичники, остатки горчицы снять куском ваты, смоченной теплой водой.
12. Убедится, что на коже, в местах наложения горчичников, появилась отчетливая гиперемия.
13. Протереть кожу насухо полотенцем, убрать предметы ухода.
14. Предупредить пациента, чтобы он находился в постели около 30 минут.
15. Вымыть и осушить руки.